-Epaule douloureuse simple: le traitement physique est essentiel. Mobilisation de l'espace sous-acromial et éviction du conflit tendineux dans les activités de la vie courante. AINS et infiltrations en soutien, dans les formes les plus pénibles.
-Epaule aiguë calcique: immobilisation et AINS et/ou infiltration. Spectaculaire mais d'amélioration spontanée. Les migrations calciques peuvent être moins aiguës, donnant un tableau douloureux s'étalant sur plusieurs mois (bursite sous-acromiale chronique).
-Epaule gelée: tous les axes de l'épaule sont progressivement enraidis. La mobilisation est facile jusqu'à la mise en tension de la capsule, tandis que tout geste brusque déclenche des douleurs vives. Infiltrations intra-articulaires à la phase chaude, rééducation à la phase froide.
-Epaule pseudo-paralytique: mobilisation passive facile mais abduction active impossible, déclenche une élévation du moignon de l'épaule plutôt que du bras.
-Névralgie du sus-scapulaire: y penser chez un sportif ou chez un professionnel ayant des mouvements répétitifs bras en élévation.
-Névralgie cervico-brachiale: trajet radiculaire, intrication fréquente avec une tendinopathie.
-Syndrome de Parsonage et Turner: très rare, douleurs intenses de l'épaule avec installation d'une amyotrophie majeure.
-Omarthrose et néo-articulation sous-acromiale: évitez l'utilisation de l'épaule en articulation portante chez vos personnes âgées.
-Arthrose acromio-claviculaire: traumatismes et travaux de force.
-Epaule instable du jeune sportif: l'examen de choix est l'arthroscanner.
-Pseudo-polyarthrite rhizomélique: y penser après 50 ans quand les douleurs sont diffuses et permanentes aux 2 épaules. VS - CRP font la différence avec les pathologies dégénératives.
-Formes intriquées: la gestuelle perturbée de l'épaule entraîne des contraintes anormales sur la charnière cervico-dorsale, les douleurs du rachis irradient à l'épaule. Faire cliniquement la part des choses est essentiel, les examens complémentaires étant peu secourables dans ce contexte.
Revoyons les 4 tableaux classiques:
1) L'épaule douloureuse simple:
Erosion tendineuse localisée, douleur réveillée par la mobilisation d'un ou deux axes de l'épaule, le plus souvent l'abduction bras en rotation interne (paume tournée vers le bas) traduisant une lésion du supra-épineux (sus-épineux).
La pathogénie fait intervenir le conflit sous-acromial (traumatisme ou plus souvent microtraumatismes) et une hypovascularisation de la jonction tiers externe/ tiers moyen de la coiffe des rotateurs.
Le pronostic est bon si le déclenchement s'est fait par un traumatisme (chute sur le coude plutôt que l'épaule) ou une activité inhabituelle avec le bras en élévation. Une évolution plus chronique ou des récidives sont à craindre quand le déclenchement semble professionnel, sportif, ou en l'absence de cause évidente.
Les AINS ne sont pas un bon traitement de la tendinite simple: ils ne font que masquer la douleur et n'incitent pas le patient à modifier sa gestuelle. Ils devraient être réservés au passage des moments difficiles, par exemple avec une prise au coucher en cas de douleurs insomniantes.
Bien que l'infiltration aie souvent des résultats spectaculaires, elle devrait être réservée aux échecs des traitements physiques bien conduits, et hors d'un contexte d'entretien par un geste professionnel ou sportif.
Le traitement physique est essentiel, malheureusement difficile à obtenir en pratique chez nos kinés peu motivés par des AMM étriquées et dont la formation est parfois obsolète. Le but est d'obtenir une mobilisation de l'espace sous-acromial, pour faciliter la microcirculation locale, sans déclencher le conflit sur le tendon. Il faut donc bien repérer, à froid, les secteurs de mouvement à éviter, et reprogrammer les gestes de la vie courante en fonction de ces passages interdits. Une gymnastique sera apprise au patient, incluant des étirements passifs de la gléno-humérale (et au passage du rachis cervical) et des mouvements de brasse ou d'action de ramer, épaule basse. Ces exercices peuvent être testés sur un rameur d'appartement ou dans une piscine afin d'être pratiqués quotidiennement. Il faut prévenir le patient que la douleur sera réveillée initialement, mais qu'elle va s'atténuer en insistant. Il devra vous reconsulter si les choses ne font qu'empirer, ce qui fait suspecter davantage qu'une tendinite simple: déchirure tendineuse ou enthésopathie d'insertion du supra-épineux. Vous pratiquerez alors, avant l'IRM, une radiographie simple de face, bras en rotation interne et externe, pour éliminer une calcification de la coiffe: c'est une douleur de bon pronostic qui correspond à la désagrégation spontanée (qui peut s'étaler sur plusieurs mois) du dépôt calcique. Ce n'est pas à mon sens une contre-indication à poursuivre les exercices, mais l'on pourra s'aider plus volontiers des AINS ou d'une infiltration.
2) L'épaule aiguë hyperalgique:
Migration calcique. C'est le tableau le plus simple à gérer, malgré le contexte théatral de la douleur violente. Vérifiez bien le diagnostic: le patient ne vous laisse pas du tout ou quasiment pas mobiliser son bras. Il a l'attitude d'un traumatisé de l'épaule (mais il n'y a eu aucun choc, par contre souvent un travail répétitif bras en l'air qui a agressé la calcification). En comparaison, dans la capsulite, un secteur de mouvement est toujours possible tant qu'on ne met pas la capsule en tension, et dans la rupture tendineuse, la mobilisation passive douce ne pose pas trop de problèmes.
Vos AINS et antalgiques sont efficaces. Mais conseillez surtout la mise au repos le bras en écharpe. En même temps, il est souhaitable que le patient mobilise son bras par intermittence, de plus en plus souvent et sur un secteur plus large au fur et à mesure de l'amélioration. Cela améliore le drainage sous-acromial et raccourcit l'évolution. L'infiltration est très efficace pour les plus pressés, mais pas indispensable. L'application intermittente d'un cryopack, ou d'un pansement alcoolisé pour la nuit sont des traitements d'appoint très utiles, limitant la consommation d'antalgiques.
Vous confirmerez le diagnostic par une radio (bras en rotation indifférente, interne et externe). Attention, l'éclatement d'une calcification molle peut la rendre nuageuse et peu visible. Rassurez le patient en lui expliquant que cette crise violente va nettoyer la calcification et qu'il a de bonnes chances d'être complètement tranquille par la suite. Une rééducation à distance (1 mois) est conseillée s'il y a eu des douleurs plus vagues et très antérieures à la crise, traduisant un conflit sous-acromial ancien.
3) L'épaule gelée:
L'élément essentiel pour reconnaître une capsulite est la raideur douloureuse dans tous les axes de mouvement, alors qu'on trouve toujours des passages libres dans une tendinite même évoluée. Vous sentez une tension au déclenchement de la douleur, qui n'est pas une contraction protectrice du patient: même s'il vous laissait faire, vous ne pourriez pas aller plus loin. C'est un blocage un peu souple, différent de celui d'une luxation. Autres éléments importants: la douleur est permanente (aggravée par tous les mouvements amples), typiquement la patient vous dit méchamment dérouiller s'il fait un geste brusque (mise en tension brutale et inopinée de la capsule); les AINS sont peu ou pas efficaces, les antalgiques moyens.
Sachez reconnaître la phase chaude, période de douleurs vives et d'enraidissement croissant, de la phase froide: les douleurs sont atténuées mais l'épaule reste gelée.
A la phase chaude, vous pouvez essayer les classiques injections de calcitonine, efficaces 1 fois sur 3. Mais on obtient de bien meilleurs résultats avec l'injection intra-articulaire d'un mélange de corticoïde et de lidocaïne à 0,5%. Parlons de "remplissage" plutôt que de "distension" articulaire, car il est illusoire de vouloir distendre une capsule serrée avec une injection même sous pression. L'injection est réalisée sous scopie. Le fait de baigner la capsule avec une bonne quantité d'anesthésique dilué semble couper une sorte de court-circuit douloureux (la pathogénie initiale de la capsulite semble être une souffrance neurologique, médullaire ou radiculaire cervicale prolongée), et on a la surprise de ne pas voir les douleurs revenir au même niveau à la fin de l'effet anesthésiant, ce que n'obtient pas une injection corticoïde isolée. Vous pouvez renouveler ce geste 1 ou 2 fois mais souvent les patients estiment avoir une amélioration suffisante après la première.
A la phase chaude toujours, la kiné n'est pas indispensable. Thermothérapie (applications de chaud et froid alternées) et mobilisations douces mais régulières jusqu'à la limite de la douleur, sans insister, sont très utiles pour éviter un enraidissement important et rapide, mais elles peuvent être réalisées facilement par le patient lui-même et leur répétition doit être de toute façon beaucoup plus fréquente que lors de la seule séance du kiné.
A la phase froide, un vrai dérouillage est nécessaire. Certains disent que la rééducation n'est pas nécessaire dans la capsulite. C'est provocateur mais vrai pour certains patients, qui d'eux-mêmes reprendre des activités variées, ignorer leurs douleurs, et se dérouiller spontanément l'épaule. Cependant ce patient doté d'une bonne proprioceptivité naturelle n'est pas le profil habituel dans la capsulite. Nous avons plutôt affaire à des gens nerveux, contractés, remplis d'appréhension par leurs douleurs, qui n'ont pas su gérer les fréquentes douleurs cervicales apparues longtemps avant la capsulite. Ce profil-là a besoin d'un bon guide, de moments de détente, d'une ambiance rassurante, et un kiné qui sait créer ces conditions favorables rendra de grands services. Vous reverrez régulièrement le patient pour le renouvellement des séances afin de vérifier qu'il ne s'agit pas d'une routine confortable et que des progrès sont nets sur le fond. Mais le point de vue du patient est plus important que l'amélioration chiffrée des amplitudes.
4) L'épaule pseudo-paralytique:
La mobilisation passive est normale, mais un mouvement actif, généralement l'abduction, est impossible. La coiffe des rotateurs est rompue. C'est un tableau de rupture brutale, ou très large, ou amyotrophique. Quand la coiffe a laché progressivement, les mouvements contrariés restent possibles car les autres rotateurs (pectoraux, sous-scapulaire) et le deltoïde se sont adaptés et gardent une bonne continence gléno-humérale. Le traitement dépend bien sûr de l'âge et des souhaits du patient quand à retrouver une fonction normale de l'épaule. Le traitement arthroscopique a des risques limités. Il peut réparer la coiffe quand celle-ci n'est pas trop détériorée, ou interposer un lambeau musculaire pour éviter la formation d'une néo-articulation sous-acromiale douloureuse. Vous serez attentif à préserver l'autonomie des patients côté membres inférieurs, de façon à ce qu'ils ne soient pas obligés de s'aider souvent des bras.
Le diagnostic différentiel:
*Les névralgies de la région de l'épaule sont le principal diagnostic différentiel:
-névralgie du sus-scapulaire: rare, pathologie élective des sports d'armer du bras et de lancer, le nerf est comprimé dans l'échancrure coracoïdienne, les douleurs sont plutôt des disesthésies de la région postérieure de l'épaule, amyotrophie supra et infra-épineuse possible dans les formes négligées, sonnette à l'appui sur le nerf dans l'échancrure. L'EMG confirme.
-névralgie cervico-brachiale: typiquement la radiculite a un trajet s'étendant jusqu'aux doigts, la mobilisation de l'épaule est normale, les points douloureux cervicaux sont francs. Les formes intriquées à une tendinopathie sont fréquentes, nous les détaillons ci-dessous.
-syndrome de la traversée thoraco-brachiale: diagnostic rare, évoqué plutôt devant une névralgie au bras sans cervicalgies que devant une douleur à l'épaule.
-syndrome de Parsonage et Turner: très rare, névralgies intenses de l'épaule s'atténuant en quelques jours tandis que s'installe une amyotrophie majeure, atteinte neurogène à l'EMG, amélioration spontanée en quelques mois.
*L'omarthrose est moins fréquente que la gonarthrose ou la coxathrose, mais n'est pas rare. Comme au poignet ou au coude, c'est une arthrose secondaire, apparaissant souvent après un décentrage ou une instabilité gléno-humérale: rupture de coiffe ancienne, luxation ou entorse, micro-traumatismes sportifs ou professionnels. La radio fait facilement le diagnostic. L'omarthrose isolée est généralement bien tolérée. C'est l'association d'une néo-articulation sous-acromiale après rupture de coiffe qui cause un réel handicap, particulièrement chez une personne âgée avec pathologie du rachis ou des membres inférieurs associée qui l'oblige à s'aider beaucoup des bras, voire à utiliser l'épaule comme articulation portante (béquilles, déambulateur).
*L'arthrose acromio-claviculaire est rarement isolée et symptomatique. La plupart du temps, devant des lésions dégénératives de cette articulation, il faut soupçonner une tendinopathie sous-jacente. Seuls des points douloureux précis sur cette jointure facile à palper feront évoquer sa responsabilité. Il existe très souvent un contexte favorisant: antécédents traumatiques, pratique d'un sport de lancer, travail de force avec les bras en élévation. A 'examen, la douleur est réveillée non pas entre 70 et 90° d'abduction comme pour la tendinite du supra-épineux, mais en fin de geste, à partir de 110°. Le diagnostic est confirmé par une injection d'anesthésique dans l'articulation.
*L'épaule instable: On revient chez le jeune, sportif, qui a eu un traumatisme ou des microtraumatismes à l'épaule. Le bourrelet cartilagineux glénoïdien est abîmé, en général sur le bord antérieur de la glène, et une partie de la capsule est désinsérée, provoquant des sensations d'instabilité voire des subuluxations dans les cas sévères. A l'examen, recherchez l'appréhension du patient lors de l'abduction/ rotation externe forcée du bras (qui tend à provoquer la luxation), la douleur lors de la décoaptation inférieure,
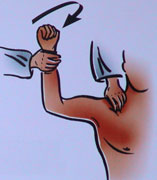 Signe de l'armé du bras: appréhension lors de la rotation
externe forcée, bras en abduction.
Signe de l'armé du bras: appréhension lors de la rotation
externe forcée, bras en abduction.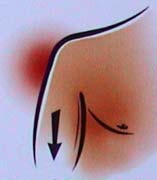 Décoaptation inférieure: douleur et appréhension
en tirant le bras collé au corps vers le bas, muscles relâchés.
Décoaptation inférieure: douleur et appréhension
en tirant le bras collé au corps vers le bas, muscles relâchés.